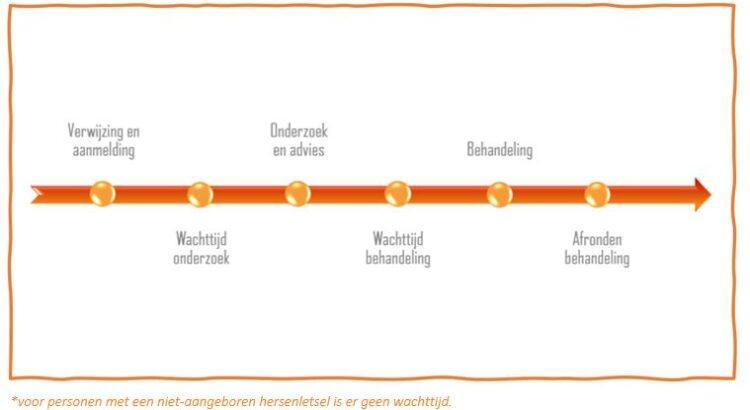
Een zorgtraject start bij een verwijzing en aanmelding (1).
Een aanmelding gebeurt telefonisch, via mail of via het aanmeldingsformulier (te downloaden via onze website) en kan gebeuren op eigen initiatief of na verwijzing door een externe hulpverlener of instantie (bv. (revalidatie)ziekenhuis, huisarts, CLB, privélogopedist…).
Onze sociaal assistente streeft ernaar om binnen de week na aanmelding met u contact op te nemen. Op basis van een eerste informatieverzameling en vraagverheldering vanuit intakegesprek en contacten met relevante betrokkenen zoals de verwijzer, gaan wij na of uw vraag in aanmerking komt voor een multidisciplinair zorgtraject in ons centrum of beter doorverwezen wordt naar andere vorm van zorgverlening.
Na de aanmeldingsfase volgt een wachttijd voor onderzoek (2). Deze wachttijd varieert naargelang de doelgroep en leeftijd van de zorggebruikers. Voor personen met een hersenletsel streven wij naar een onmiddellijke opstart van het zorgtraject. Voor infants (≤ 3 jaar) met neurobiologische ontwikkelingsstoornissen is de wachttijd korter dan voor kinderen vanaf 4 jaar.
Na het doorlopen van een bepaalde wachttijd start de onderzoeks- en adviesfase (3).
De onderzoeksfase start met een anamnesegesprek i.f.v. gedetailleerde klachtenanalyse en het formuleren van onderzoeksvragen.
Nadien worden de problemen door de leden van het multidisciplinair diagnostisch team geanalyseerd door verschillende diagnostische interventies uit te voeren. Deze interventies kunnen gaan van meting via betrouwbare en valide testen of vragenlijsten, naar verdere gesprekken met de zorggebruiker, observaties in het natuurlijk milieu (bv. thuis of op school), analyse van gegevens (bv. informatie van externe zorgverleners), een algemeen klinisch of medisch onderzoek, enz. Er wordt hierbij ook rekening gehouden met de informatie die al voorhanden is vanuit de eerste informatieverzameling tijdens de aanmeldingsfase, maar ook vanuit onderzoeken door andere zorgverleners of zorgverlenende instanties. Zo zal de onderzoeksprocedure sterk ingekort worden voor zorgvragers waarvoor reeds betrouwbare informatie inzake beeldvorming en ondersteuningsbehoeften beschikbaar is. Dit is o.a. het geval voor zorggebruikers met een hersenletsel die aangemeld worden vanuit een (revalidatie)ziekenhuis en voor kinderen die reeds werden onderzocht in een centrum voor ontwikkelingsstoornissen (COS), referentiecentrum voor autisme (RCA) of een ander centrum voor ambulante revalidatie (CAR).
Op basis van de informatie en resultaten van de probleemanalyse wordt vervolgens, tijdens de multidisciplinaire teambespreking, gereflecteerd over de verklaringen voor de geuite klachten en problemen. Er worden enerzijds besluiten geformuleerd m.b.t. deze verklaringen en anderzijds worden de ondersteuningsbehoeften en interventiedoelen geformuleerd.
Na deze teambespreking worden deze besluiten en adviezen inzake ondersteuningsbehoeften en interventiedoelen besproken en afgetoetst tijdens een adviesgesprek met de zorggebruiker/ouders/partner.
Na het adviesgesprek volgt de verslaggeving als afronding van het diagnostische proces.
Na het onderzoek volgt opnieuw een wachttijd voor behandeling (4). Voor personen met een hersenletsel is er geen wachttijd. Voor andere doelgroepen en leeftijdscategorieën trachten we de wachttijd tussen onderzoek en behandeling te beperken tot maximaal 2 maanden.
De multidisciplinaire behandeling (5) start op basis van de resultaten en besluiten van het onderzoek. Conform de afgetoetste behandeldoelen wordt een multidisciplinair behandelplan opgesteld.
Afhankelijk van de zorgnoden en de behandeldoelen kunnen verschillende disciplines (medisch, psychologisch, orthopedagogisch, sociaal, ergotherapeutisch, kinesitherapeutisch, psychomotorisch, logopedisch) ingezet worden (maar steeds minstens 2 disciplines per maand) en wordt een therapiefrequentie bepaald.
Deze therapeutische interventies zijn hoofdzakelijk individueel, maar bepaalde behandelingen worden in groep aangeboden. Interventies tijdens de behandelfase zijn niet enkel gericht tot de zorggebruiker, maar ook tot zorgdragers zoals ouders, partner, familieleden, leerkracht….
De therapeutische interventies zijn hoofdzakelijk face-to-face (in vivo in het centrum), maar ook online/digitale of blended interventies behoren tot de mogelijkheden. Indien aangewezen kan er ook een “outreachende” interventie georganiseerd worden waarbij één van onze therapeuten zich verplaatst naar de woon- of leefwereld van de zorggebruiker.
De duur van de behandeltrajecten wordt afgestemd op de evolutie van de zorgnoden.
Het behandeltraject wordt geëvalueerd en indien nodig bijgestuurd op basis van de (gewijzigde) zorgnoden van de zorggebruiker of diens context. Indien aangewezen kan er ook beslist worden om bijkomende diagnostische interventies uit te voeren.
Bij elke verlenging na één jaar van behandeling wordt ook een inhoudelijk verlengingsverslag met besluiten van de evaluatie en geüpdatete behandeldoelen opgemaakt.
Op basis van de evaluatie van de behandeling en in dialoog met de zorggebruiker (of op initiatief van de zorggebruiker) wordt beslist tot afronding (6) van het zorgtraject.
Bij de afronding worden in de meeste gevallen adviezen geformuleerd om het bereikte resultaat van de behandeling te bestendigen. Dit advies kan ook gaan om een gerichte doorverwijzing naar andere, meer laagdrempelige hulpverlening (vervolgzorg).
In de afrondingsfase wordt een eindverslag opgesteld dat naast de zorggebruiker ook wordt bezorgd aan de verwijzende arts, huisarts, en indien van toepassing en mogelijk aan de vervolgzorg.